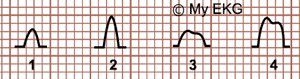Altérations des ondes et intervalles de l'ECG
Après avoir avancé étape par étape, déterminé le rythme, calculé la fréquence, évalué si l'intervalle PR et l'intervalle QT sont normaux ou non et écarté les altérations sur le segment ST, il ne nous reste plus qu'à décrire tous les autres types d'altérations non comprises dans la description faite précédemment.
Par exemple, une onde P pointue, un bloc de branche, la présence d'une onde Q ou des altérations de l'onde T.
Pour éviter de sauter un détail, nous vous recommandons de suivre une méthodologie simple :
Analisez onde après onde afin de déterminer toutes les altérations. Ca vous semble pénible ? Pas du tout, avec un peu d'expérience vous pourrez déterminer en un coup d'œil si un électrocardiogramme est normal ou non.
Dans cet article, nous vous ferons un petit résumé des altérations que vous pouvez rencontrez. Nous vous rappelons que les détails des ondes de l'ECG et les intervalles normaux de l'ECG sont décrits dans leurs chapitres respectifs sur la page généralités de l'électrocardiogramme.
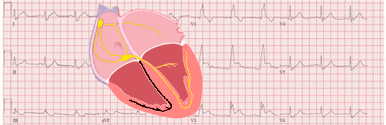
Onde P
Hypertrophie auriculaire droite :
Article relié : Hypertrophie auriculaire droite.
Elle se caractérise par une onde P haute (supérieure à 2,5 mm), pointue, dont la durée est normale (inférieure à 2,5 mm). On a l'habitude de nommer cette onde, onde P pulmonaire. Sur V1, où l'onde P est normalement isodiphasique, il est courant d'observer une prédominance de la partie positive initiale.
Hypertrophie auriculaire gauche :
Article relié : Hypertrophie auriculaire gauche.
Elle se caractérise par une onde P large (supérieure à 2,5 mm), il est classique qu'elle présente une encoche sur sa partie supérieure, ce qui donne à l'onde P une morphologie de lettre m. On a l'habitude de nommer cette onde, onde P mitrale. Sur V1, la partie négative finale est prédominante.
Hypertrophie bi-auriculaire :
Elle se caractérise par une onde P large (supérieure à 2,5 mm) et plus haute sur toute sa partie initiale.
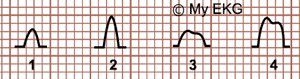
Onde P et la hypertrophie auriculaire
1- Oreillettes normales. 2- Hypertrophie auriculaire droite.
3- Hypertrophie auriculaire gauche. 4- Hypertrophie bi-auriculaire.
Onde P ectopique :
Lorsque le stimulus initial se produit dans un foyer auriculaire différent du nœud sinusal, on l'appelle ectopie auriculaire. Si ces stimulus sont isolés et intercalés dans le rythme sinusal, on les appelle extrasystoles auriculaires. S'ils se maintiennent et se substituent au rythme sinusal, il y aura apparition d'un rythme auriculaire ectopique.
Les ondes P ectopiques présentent une morphologie différente des ondes sinusales. On les reconnaît car elles sont négatives sur des dérivations où l'onde P est habituellement positive (inférieures, latérales ou V2-V6). Si le foyer auriculaire est proche du nœud AV, l'intervalle PR peut être plus court qu'en rythme sinusal normal.
Chez les enfants, on peut observer des extrasystoles auriculaires fréquentes, y compris une alternance d'ondes P sinusales et d'ondes P ectopiques (pacemaker mouvant), sans que cela ne soit considéré comme une pathologie (voir électrocardiogramme pédiatrique).
Flutter atrial :
Article relié : Flutter atrial.
Pendant le flutter atrial, les ondes P disparaissent car l'activité auriculaire normale n'existe pas mais est substituée par un circuit de rentrée dans les oreillettes -dont les fréquences cardiaques sont très élevées-.
Cette activité provoque les ondes F du flutter atrial aussi nommées «en dents de scie» à cause de leur morphologie négative sur certaines dérivations.
Complexe QRS
Parmi les altérations du complexe QRS, les plus fréquentes sont les blocs de branche qui génèrent un élargissement du complexe.
Bloc de branche droit : le complexe QRS est large (supérieur à 0,12 s), revêt la morphologie de rSR' sur V1 et qRS sur V6, l'onde T est négative sur V1 et positive sur V6. Voir davantage...
- Bloc de branche droit incomplet : On observe que le complexe QRS, dont la durée est normale (inférieure à 0,12 s), revêt la morphologie de rSr'.
Bloc de branche gauche : le complexe QRS est large (supérieur à 0,12 s), revêt la morphologie de QS ou rS sur V1 et d'une grande onde R avec empâtement sur V6, l'onde T est négative sur V5-V6.
Hémiblocs antérieur et postérieur : ils ne donnent pas lieu à un élargissement du complexe QRS. Leurs principales altérations sur l'électrocardiogramme sont les déviations de l'axe du cœur, à gauche en cas d'hémibloc antérieur et à droite en cas d'hémibloc postérieur.