Péricardite aiguë
La péricardite aiguë désigne l'inflammation de la membrane qui enveloppe le cœur (le péricarde).
Cette inflammation provoque des altérations électrocardiographiques qui évoluent généralement en quatre étapes 1.
Devant le soupçon de péricardite aiguë, on doit écarter premièrement la possibilité d'un infarctus aigu du myocarde avec sus-décalage du segment ST. Même si l'examen et les altérations électrocardiographiques des deux maladies semblent différents, dans la pratique clinique il est fréquent de les confondre.
Présentation clinique de la péricardite aiguë
Les douleurs thoraciques sont le symptôme le plus répandu de la péricardite : elles sont généralement aiguës et pleurétiques, la plupart du temps situées sur les régions précordiales ou rétrosternales, elles augmentent avec la respiration ou la toux et se résorbent dans une moindre mesure si l'on s'asseoit ou si l'on se penche vers l'avant (signe de la prière mahométane).
Avec les douleurs thoraciques peuvent apparaître la fièvre, la dyspnée, la toux ou des indices d'infection virale respiratoire ou digestive.
Lors de l'examen physique, le frottement péricardique est le signe pathognomonique de la péricardite aiguë. Il est causé par le frottement entre les couches du péricarde inflammé. Lors de l'auscultation, on l'observe comme si une étoffe en cuir en frottait une autre. Il est fréquent qu'il varie d'une auscultation à une autre et on ne le décèle pas chez tous les patients souffrant de péricardite aiguë 2.
Causes à l'origine d'une péricardite
- Les causes infectieuses :
- Virales : Entérovirus, Herpèsvirus, VIH…
- Bactériennes : Tuberculose, staphylocoque, pneumocoque…
- Fongiques : Histoplasmose, Aspergillose, Blastomycose…
- Auto-immunes : Polyarthrite rhumatoïde, lupus érythémateux systémique, vascularites systémiques, sarcoïdose…
- Maladies néoplasiques : Primaires (mésothéliome péricardique) ou secondaires à des métastases (néoplasie pulmonaire ou mammaire, lynphome).
- Métaboliques : Insuffisance rénale, hypothyroïdie, anorexie nerveuse.
- Traumatiques : Traumatisme direct, radiation, syndromes secondaires à un infarctus du myocarde, syndromes post-péricardotomie…
- Causée par des médicaments : Hydralazine, procaïnamide, méthyldope, isoniaside, médicaments antinéoplasiques.
- Autres : Amiloïdose, dissection aortique, hypertension pulmonaire et insuffisance cardiaque chronique 3.
Électrocardiogramme et péricardite aiguë
Si l'on soupçonne l'apparition d'une péricardite aiguë, il est obligatoire de réaliser un électrocardiogramme. Bien qu'il n'y en ait pas toujours, les altérations de l'électrocardiogramme sont d'une grande aide lors du diagnostic de la péricardite aiguë. On peut les observer quelques heures après l'apparition des premiers symptômes.
Il est d'autant plus important de réaliser différentes séries d'électrocardiogrammes sur les patients souffrant de péricardite aiguë car les altérations électrocardiographiques évoluent généralement suivant quatre étapes 1 2.
Phases électrocardiographiques de la péricardite aiguë
Phase 1 :
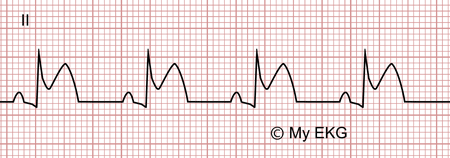
Phase 1 de la péricardite aiguë :
Sus-décalage concave du segment ST, dépression du segment PR, onde T positive.
Les altérations peuvent être observées quelques heures après l'apparition des premiers symptômes. Sur l'électrocardiogramme, on observe un sus-décalage concave du segment ST sur presque toutes les dérivations (excepté V1 et aVR) sans dépression réciproque.
Une dépression généralisée du segment PR peut également apparaître (voir les différences entre intervalles et segments). Ce signe électrocardiographique, bien qu'il soit moins sensible, est plus spécifique à la péricardite aiguë.
Pendant cette phase, l'onde T reste positive sur presque toutes les dérivations.
Phase 2:
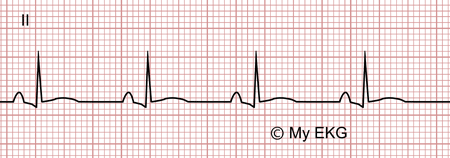
Phase 2 de la péricardite aiguë :
Normalisation du segment ST, aplatissement de l'onde T.
Les altérations électrocardiographiques de cette phase surviennent plusieurs jours après l'apparition des premiers symptômes de la péricardite.
Elle se caractérise par la normalisation des altérations du segment ST et un aplatissement généralisé de l'onde T..
Phase 3:
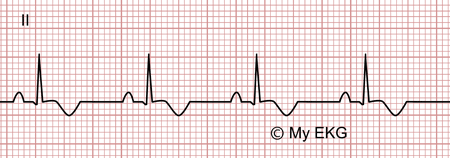
Phase 3 de la péricardite aiguë :
Tendance négative de l'onde T.
D'un point de vue électrocardiographique, il se produit une inversion de l'onde T sur la plupart des dérivations. Absence d'ondes Q.
Phase 4:
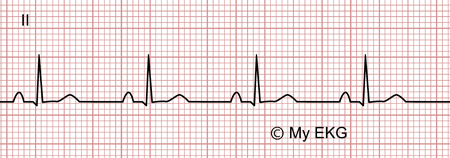
Phase 4 de la péricardite aiguë :
Normalisation de l'électrocardiogramme.
Pendant cette phase, il se produit une normalisation des ondes T et l'électrocardiogramme retrouve son tracé normal. Cette phase survient généralement des semaines ou des mois plus tard, bien que chez certains patients les ondes T restent négatives.
Une ou plusieurs de ces étapes électrocardiographiques peuvent être absentes. De fait, les quatre étapes de l'évolution ne sont présentes que chez 50% des patients.
Différences électrocardiographiques entre péricardite aiguë et infarctus du myocarde
Dans certains cas, il peut être difficile de différencier les altérations électrocardiographiques de la péricardite aiguë de celles propres à l'infarctus du myocarde (voir IAM ST+) 1.
Certaines pistes qui peuvent être utiles pour différencier la péricardite aiguë de l'IAM ST+ sont : la forme du segment ST, le sous-décalage spéculaire du segment ST, les altérations du segment PR, les ondes Q pathologiques, le voltage de l'onde R et la concordance de l'onde T avec le segment ST.
Segment ST :
Lors d'une péricardite aiguë, le sus-décalage du segment ST est diffus. Lors d'un infarctus, le sus-décalage du segment ST dépend de la localisation de l'artère coronaire affectée.
Pendant une péricardite aiguë, le sous-décalage réciproque du segment ST est absent (excepté sur V1 et aVR) alors qu'il est généralement présent pendant l'IAM ST+.
Pendant la péricardite aiguë, le sus-décalage du segment ST est concave alors que pendant l'IAM ST+, il est convexe.
Dépression du segment PR :
Une dépression généralisée du segment PR qui affecte presque toutes les dérivations (excepté V1 et aVR) est une découverte presque diagnostique de la péricardite aiguë. Ce phénomène est cependant absent lors d'un IAM ST+.
Ondes Q pathologiques :
Lors d'une péricardite, les ondes Q pathologiques sont absentes alors qu'elles apparaissent bel et bien lors d'un infarctus du myocarde.
Voltage de l'onde R :
Une pauvre progression de la onde R peut être une découverte de l'IAM ST+. Ce n'est en revanche pas une caractéristique de la péricardite aiguë 1.
Concordances des ondes T avec le segment ST :
Lors d'une péricardite aiguë, l'onde T concorde toujours avec le segment ST. La discordance des ondes T et du segment ST est caractéristique d'un infarctus du myocarde 1.
Différences électrocardiographiques entre péricardite aiguë et repolarisation précoce
Le tracé de la repolarisation précoce est une découverte répandue chez les jeunes hommes. Il peut être difficile de le différencier du tracé de la péricardite aiguë.
Quelques pistes utiles pour différencier la péricardite aiguë de la repolarisation précoce sont : les altérations du segment PR, l'empâtement à la fin du complexe QRS, l'évolution des altérations électrocardiographiques et la relation segment ST/ondes T.
Dépression du segment PR :
La dépression du segment PR est absent de la repolarisation précoce.
Empâtement à la fin du complexe QRS :
Le tracé de la repolarisation précoce se caractérise par la présence d'un empâtement ou d'une petite onde (onde J) à la fin du complexe QRS. En l'absence de cette découverte, le diagnostic de la repolarisation précoce est douteux.
Relation segment ST / onde T :
Pendant la péricardite aiguë, l'onde T a une amplitude normale alors que pendant la repolarisation précoce, elle est généralement pointue.
Une relation segment ST/ondes T inférieure à 0,25, particulièrement sur la dérivation V6, est révélatrice d'une repolarisation précoce.
Diagnostic de la péricardite aiguë
Pour réaliser le diagnostic de péricardite aiguë, il faut regrouper au moins deux critères diagnostiques parmi les suivants :
- Des douleurs thoraciques caractéristiques (qu'elles soient aiguës ou pleurétiques).
- Un frottement péricardique.
- Des altérations électrocardiographiques propres à la péricardite aiguë.
- Un épanchement péricardique nouvellement apparu ou une aggravation de celui-ci.
On peut réaliser un diagnostic en présence d'un frottement péricardique seulement. En cas de douleurs thoraciques très caractéristiques, sans frottement ni altérations électrocardiographiques, on pourra mettre un œuvre un traitement.
Découvertes additionnelles sur lesquelles s'appuyer :
- Augmentation des marqueurs inflammatoires (la protéine C réactive, la VS et le nombre de leucocytes).
- Des indices d'inflammation péricardique par imagerie médicale (CT-scan, RMN) 3.
La radiographie du thorax est généralement normal chez les patients souffrant de péricardite aiguë puisque la cardiomégalie n'est présente que lors d'épanchements péricardiques supérieurs à 300 mL 3.
Classification de la péricardites
- Péricardite aiguë
- Péricardite incessante : Une péricardite durant plus de 4 à 6 semaines et moins de 3 mois sans rémission.
- Péricardite récurrente : Récurrence de péricardite après un premier épisode documenté de péricardite aiguë. Intervalle égal ou supérieur à 4-6 semaines sans trace de symptômes.
- Péricardite chronique : une péricardite dont la durée est supérieure à 3 mois
Facteurs annonciateurs d'un mauvais diagnostic lors d'une péricardite aiguë
Les patients ne montrant pas de données de risque élevé ou d'étiologie spécifique peuvent être pris en charge de façon ambulatoire, traités empiriquement avec des anti-inflammatoires et suivis pendant une semaine.
Les patients qui pourraient présenter au moins un facteur annonciateur de mauvais pronostic requièrent une hospitalisation. Ces facteurs annonciateurs sont divisés en facteurs majeurs (basés sur des analyse multivariables) et mineurs (basés sur l'opinion de l'expert).
Facteurs majeurs exposant le pire pronsotic :
- Fièvre >38°C / 100.4°F.
- Début sous-aigu.
- Epanchement péricardique important (supérieur ou égal à 20 mm sur l'échocardiogramme).
- Tamponnement cardiaque.
- Absence de réponse au traitement à base d'acide acétylsalicylique ou AINE après 7 à 10 semaines.
Facteurs mineurs exposant le pire pronostic :
- Myopéricardite.
- Immunosuppression.
- Traumatisme.
- Traitement oral à base d'anticoagulants.
La péricardite aiguë et ses complications
Péricardite récurrente :
La péricardite récurrente est diagnostiqué à partir d'un premier épisode de péricardite aiguë documenté, un intervalle libre allant de 4 à 6 semaines -ou davantage- et des indices de récurrence de péricardite à venir 3.
Le taux de récurrences suite à un épisode initial de péricardite oscille entre 15 et 30% et peut atteindre jusqu'à 50% après une première récurrence chez les patients non traités à la colchicine.
Tamponnement cardiaque :
Le tamponnement cardiaque consiste en une compression du cœur due à une accumulation péricardique de liquide. Ce phénomène met la santé du patient en danger.
Les signes cliniques d'un patient souffrant de tamponnement cardiaque sont les suivants : tachycardie, hypotension, pouls paradoxal, augmentation de la pression veineuse jugulaire, bruits cardiaques atténués, réduction du voltage électrocardiographique associée à une alternance électrique et un élargissement de la silhouette cardiaque lors de la radiographie du thorax.
La magnitude du trouble clinique et hémodynamique dépend de la vitesse d'accumulation, de la quantité de contenu péricardique, de la distensibilité du péricarde, des pressions de remplissage et de la distensibilité des chambres cardiaques.
Chez les patients souffrant de tamponnement cardiaque, l'ECG peut afficher des signes de péricardite, notamment des complexes QRS dont le voltage est tout particulièrement bas et des phénomènes d'alternance électrique 3.
Péricardite constrictive :
La péricardite constrictive peut rarement survenir après une péricardite récurrente. Elle se caractérise par une altération du remplissage diastolique ventriculaire due à une maladie péricardique.
Le tableau clinique typique se caractérise par des signes et symptômes d'insuffisance cardiaque droite. Cependant, les fonctions ventriculaires droite et gauche sont maintenues en l'absence de maladies myocardiques antérieures ou concomitantes ou de formes plus évoluées.
Traitement de la péricardite aiguë
Toute présentation clinique qui pourrait renseigner une étiologie sous-jacente ou qui aurait au moins un indice annonciateur de mauvais pronostic requiert une hospitalisation et un diagnostic étiologique.
Par ailleurs, les patients ne présentant pas ces caractéristiques peuvent être pris en charge de façon ambulatoire à l'aide de traitements anti-inflammatoires empiriques, auquel cas ils requerront un suivi à court terme après une semaine pour vérifier la réponse du corps au traitement 3.
Concernant les patients chez qui une cause différente de l'infection virale a été identifiée, le traitement adéquat et spécifique au trouble sous-jacent est de rigueur.
Il faut conseiller la restriction de l'exercice physique aux patients non sportifs et souffrant de péricardite aiguë jusqu'à la disparition des symptômes et la normalisation de la CRP, de l'ECG et de l'échocardiogramme. Chez les patients sportifs, il est recommandé de restreindre l'exercice physique jusqu'à ce que 3 mois se soient écoulés depuis la résorption des symptômes et la normalisation de la CRP, de l'ECG et de l'échocardiogramme 3.
Il est recommandé d'utiliser de l'acide acétylsalicylique ou AINS comme traitement de premier plan en présence d'une péricardite aiguë associée à des protecteurs gastriquesl est recommandé d'utiliser de l'acide acétylsalicylique ou AINS comme traitement de premier plan en présence d'une péricardite aiguë associée à des protecteurs gastriques.
La colchinine est recommandée à faibles doses, en adéquation avec le poids du patient, dans le but d'améliorer la réponse au traitement médical et de prévenir les récurrences. Il n'est pas nécessaire de retirer progressivement la colchinine mais cela peut se faire dans le but de prévenir la persistance des symptômes et des récurrences 3.
Il faut envisager de traiter la péricardite avec des corticoïdes à faibles doses dans les situations de contre-indication/échec du AAS/AINS et de la colchicine, une fois que toute cause infectieuse aura été écartée ou s'il existe une indication spécifique, comme une maladie auto-immunitaire. L'utilisation de corticoïdes n'est pas recommandée comme traitement de premier plan lors d'une péricardite aiguë s3.
Rappel : l'électrocardiogramme de la péricardite aiguë est généralement confondu avec ceux de l'infarctus aigu et de la repolarisation précoce. Nous vous recommandons de relire les caractéristiques de ces altérations afin que vous puissiez correctement les différencier 1.
Références
- 1. Ariyarajah V, Spodick DH. Acute pericarditis: Diagnostic cues and common electrocardiographic manifestations. Cardiol Rev. 2007; 15 (1): 24-30. doi: 10.1097/01.crd.0000210645.89717.34.
- 2. Shabetai R. El Pericardio. J&C Ediciones Médicas, S.L.; 2005.
- 3. Adler Y, Charron P, et al. Guía ESC 2015 sobre el diagnóstico y tratamiento de las enfermedades del pericardio. Rev Esp Cardiol. 2015; 68 (12): 1126.e1-e46. doi: 10.1016/j.recesp.2015.10.011.
- 4. Khandaker MH, Espinosa RE, et al. Pericardial Disease: Diagnosis and Management. Mayo Clin Proc. 2010; 85 (6): 572–593. doi: 10.4065/mcp.2010.0046.
- 5. Surawicz B, Knilans TK. Chou’s electrocardiography in clinical practice, 6th ed. Philadelphia: Elservier; 2008.
- 6. LeWinter MM. Acute Pericarditis. N Engl J Med. 2014; 371: 2410-6. doi: 10.1056/NEJMcp1404070.
Si ça vous a plu... Partagez-le !