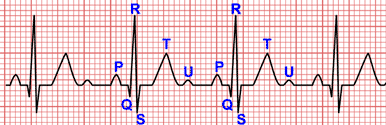
Critères de Sgarbossa modifiés :
Diagnostic d'infarctus aigu du myocarde en présence d'un bloc de branche gauche
Chez les patients présentant des indices cliniques d'ischémie myocardique avec sus-décalage du segment ST, le traitement par reperfusion doit être démarré le plus tôt possible.
Pour orienter la reperfusion lors de l'infarctus aigu du myocarde (IDM ST+), on s'appuiera principalement sur les indices électrocardiographiques constatés, notamment sur la présence ou l'absence d'un sus-décalage du segment ST.
Néanmoins, chez les patients qui présenteraient un cas d'infarctus aigu du myocarde avec bloc de branche gauche concomittant, les signes électrocardiographiques d'une lésion myocardique aiguë peuvent être occultés.
Régulièrement, les professionnels de santé se montreront plus réticents à l'idée d'assigner ces patients à un traitement à base de reperfusion. Cela donnera lieu à des résultats suboptimaux 2 3.
Critères de Sgarbossa originaux
En 1996, Sgarbossa et al. 3 identifièrent trois critères susceptibles d'améliorer le diagnostic d'IDM ST+ chez les patients souffrant de bloc de branche gauche :
- 1. Sus-décalage du segment ST ≥1 mm et concordance avec le complexe QRS (5 points).
- 2. Sous-décalage du segment ST ≥1 mm sur les dérivations V1, V2 ou V3 (3 points).
- 3. Sus-décalage du segment ST ≥5 mm et discordance avec le complexe QRS (2 points).
Un résultat supérieur ou égal à 3 est à 90% symptomatique du diagnostic de l'infarctus du myocarde.
Lorsqu'il y a stimulation du ventricule droit par un pacemaker, on peut également observer sur l'ECG la présence d'un patron de bloc de branche gauche. Bien que moins spécifiquement, les règles précédentes s'appliquent également au diagnostic d'ischémie myocardique durant la stimulation par pacemaker.
En présence d'un bloc de branche gauche non compliqué, c'est-à-dire sans IDM ST+, le segment ST doit aller dans la direction opposée à l'orientation majoritaire du complexe QRS.
Tout degré de sus-décalage du segment ST sur une dérivation présentant un complexe QRS positif est un signe hautement symptomatique d'infarctus aigu du myocarde 3.
Critères de Sgarbossa modifiés :
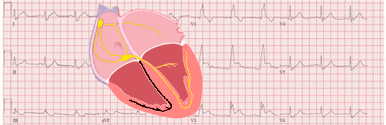
Dans une volonté d'améliorer la précision du diagnostic, Smith et al. 4 créèrent les critères de Sgarbossa modifiés : le troisième critère de discordance exacerbée du sus-décalage du segment ST est remplacé par une relation de proportionnalité entre le sus-décalage du segment ST et la profondeur de l'onde S ≤ −0,25 (ratio ST/S ≤ −0.25) 5.
Sur les dérivations présentant des complexes QRS majoritairement positifs, ce critère reste valide mais s'appliquera à la proportion entre le sous-décalage du segment ST et la hauteur de l'onde R.
Le ratio ST/S est défini par la relation du sus-décalage du segment ST, mesuré à partir du point J, divisée par l'amplitude de l'onde S 5.
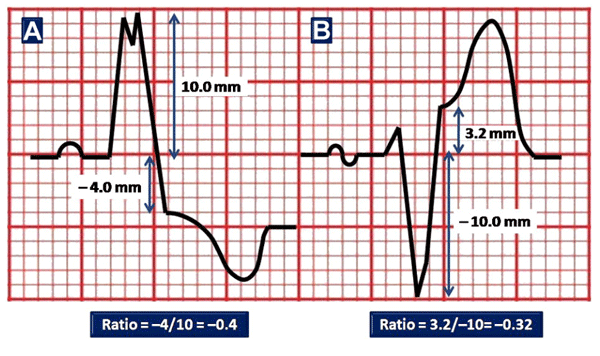
Image tirée de Cai Q, Mehta N, et al 6.
3ème critère de Sgarbossa modifié :
Sus-décalage du segment ST / amplitude de l'onde S ≤ −0.25 (sus-décalage du segment ST ≥ 25% de la profondeur de l'onde S).
Les critères 1 et 2 ont été préservés tels qu'ils ont été pensés à l'origine. Si l'un d'eux s'avère positif, il faudra considérer que le patient souffre d'IDM ST+ 4.
Les auteurs de cette étude ont signalé une amélioration de la sensibilité (de 52% à 91%) en identifiant un infarctus aigu du myocarde angiographiquement prouvée, mais notent tout de même une diminution de la spécificité (de 98% à 90%) 5.
Calculatrice pour le troisième critère de Sgarbossa :
Algorithme de diagnostic et de triage de Cai et al.
Avant les lignes directrices de 2013 de la ACCF/AHA d'infarctus aigu du myocarde avec sus-décalage du segment ST, tout bloc de branche gauche inédit ou supposément inédit, devait être considéré comme un équivalent d'IDM ST+ 7.
Les lignes directrices d'IDM ST+ de 2013, eux, ont opéré un tournant drastique en supprimant ces recommandations. De cette manière, les patients présentant des signes évidents d'ischémie et un bloc de branche gauche inédit ne seraient pas traités comme cas équivalents à l'IDM ST+ 6.
Pour ce motif, Cai et al. ont proposé un nouvel algorithme destiné au diagnostic et au triage de ces cas 6.
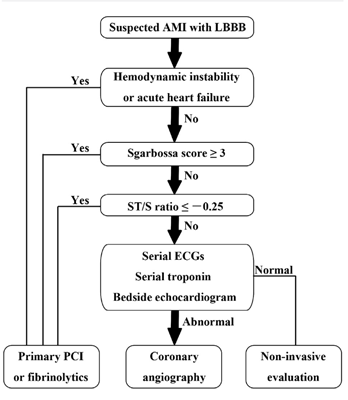
Image tirée de Cai Q, Mehta N, et al 6.
Algorithme de diagnostic et de triage de Cai et al 6.
Si le patient montre des signes d'instabilité hémodynamique ou d'insuffisance cardiaque aiguë, il y a une forte probabilité pour que la cause soit ischémique. Il faudra alors envisager une angioplastie primaire. Dans ce contexte, les critères de Sgarbossa sont particulièrement utiles pour leur grande spécificité et leur valeur prédictive positive.
Si l'examen atteint 3 points sur l'échelle de Sgarbossa et que les conditions du premier ou du second critère sont remplies, le personnel soignant peut traiter le problème avec toute certitude comme un IDM ST+.
Chez les patients présentant des résultats inférieure ou égaux à 2 sur l'échelle de Sgarbossa, un ratio ST/S égal ou inférieur à -0,25 peut aider à identifier avec une plus grande certitude lesquels de ces patients devraient bénéficier d'une thérapie par reperfusion urgente.
Si aucun de ces critères n'est rempli, le diagnostic d'infarctus aigu du myocarde ne peut être effectué. Lesdits patients devront être réévalués ultérieurement à l'aide d'ECG en série, de biomarqueurs en série spécifiques et d'échocardiogrammes 6.
Les recommandations de l'ESC de STEMI de 2017 concernant le BBG et l'IDM ST+
En présence d'un bloc de branche gauche, le diagnostic électrocardiographique d'IDM ST+ est complexe mais possible en cas d'altérations marquées du segment ST.
La présence d'un sus-décalage du segment ST concordant semble être l'un des meilleurs indicateurs d'infarctus du myocarde en cours.
Les patients présentant des signes cliniques d'ischémie myocardique en cours associée à un bloc de branche gauche doivent être traités comme souffrant d'IDM ST+, indépendamment du fait que le bloc de branche gauche peut être déjà connu au préalable. Il est important de remarquer que la présence d'un bloc de branche gauche (supposément) inédit ne sous-entend pas, en soi, la présence d'un infarctus du myocarde 1.
Références
- 1. Ibanez B, James S, Agewall S, et al. 2017 ESC Guidelines for the Management of Acute Myocardial Infarction in Patients Presenting With ST-Segment Elevation: The Task Force for the Management of Acute Myocardial Infarction in Patients Presenting With ST-Segment Elevation of the European Society of Cardiology (ESC). Eur Heart J 2017; Aug 26.
- 2. Meyers H. Pendell AT et al. Validation of the modified Sgarbossa criteria for acute coronary occlusion in the setting of left bundle branch block: A retrospective case-control study. Am Heart J, Volume 170 , Issue 6 , 1255 – 1264.
- 3. Sgarbossa EB, Pinski SL et al. Electrocardiographic diagnosis of evolving acute myocardial infarction in the presence of left bundle-branch block. N Engl J Med. 1996; 334: 481–487
- 4. Smith SW, Dodd KW et al. Diagnosis of ST-elevation myocardial infarction in the presence of left bundle branch block with the ST-elevation to S-wave ratio in a modified Sgarbossa rule. Ann Emerg Med. 2012; 60: 766–776.
- 5. Wilner B, de Lemos JA, et al. LBBB in Patients With Suspected MI: An Evolving Paradigm[Internet]. American College of Cardiology. Feb 2017 [cited: October 22 2017].
- 6. Cai Q, Mehta N, Sgarbossa EB et al. The left bundle-branch block puzzle in the 2013 ST-elevation myocardial infarction guideline: From falsely declaring emergency to denying reperfusion in a high-risk population. Are the Sgarbossa Criteria ready for prime time? Am Heart J. 2013 Sep;166(3):409-13. doi: 10.1016/j.ahj.2013.03.032.
- 7, O’Gara PT, Kushner FG, Ascheim DD ET AL. 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction. Circulation. 2013;127:e362-e425.
Si ça vous a plu... Partagez-le !