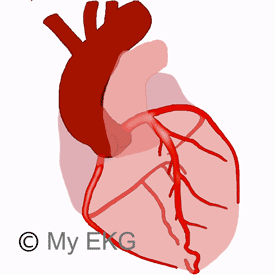
Dans la plupart des cas, l'infarctus aigu du myocarde avec sus-décalage du segment ST (IDM ST+) est provoqué par l'occlusion aiguë, totale ou quasi totale, d'une artère coronaire.
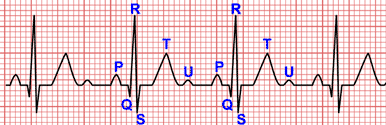
Cette occlusion engendre des altérations électrocardiographiques immédiates qui, associées aux symptômes visibles, permettent de réaliser un diagnostic rapide de l'IDM ST+ (voir infarctus aigu).
Par ailleurs, en fonction des dérivations électrocardiographiques affectées, on peut déterminer avec un degré de certitude assez élevé quelle est l'artère obstruée et même à quel niveau de ladite artère s'est produite l'occlusion.
Altérations électrocardiographiques lors d'un infarctus aigu
Articles relié : Infarctus aigu du myocarde avec sus-décalage du segment ST (IDM ST+)
Suite à l'occlusion d'une artère coronaire survient une situation d'ischémie dans le myocarde, normalement irrigué par cette artère, qui, si la situation n'est pas corrigée, commencera à subir des dommages myocardiques et, par la suite, des nécroses.
Lors d'une occlusion coronaire, la principale altération électrocardiographique est le sus-décalage du segment ST sur au moins deux dérivations contiguës.
Ce sus-décalage du segment ST pourra être observé sur les dérivations les plus proches de la région du myocarde affecté, ce qui nous permet de classifier l'IDM ST+ selon sa localisation.
Plus d’informations : Infarctus aigu du myocarde avec sus-décalage du segment ST (IDM ST+).
Comment reconnaître, à partir d'un électrocardiogramme, l'artère obstruée
En fonction de la dérivation qui présente un sus-décalage du segment ST, on peut déterminer quelle est l'artère coronaire obstruée.
Pour cela, nous allons revoir les différentes régions du cœur et le fonctionnement de l'irrigation dans chaque artère coronaire.
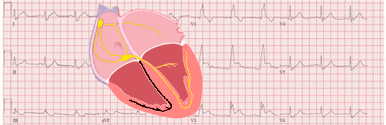
Corrélation entre les parois cardiaques et les artères coronaires
L'anatomie des artères coronaires est différente chez chaque personne. La corrélation décrite est une généralité mais pas une règle.
- Paroi antérieure : elle est irriguée par l'artère interventriculaire antérieure (IVA) sur toute sa longueur.
- Paroi septale : elle est irriguée par les artères septales de l'artère interventriculaire antérieure.
- Paroi latérale : elle est irriguée par deux groupes d'artères, les artères diagonales, provenant de l'IVA, et les artères marginales gauches, provenant de l'artère circonflexe.
- Paroi inférieure : elle est irriguée par l'artère interventriculaire postérieure, ramification de l'artère coronaire droite chez 85% des patients et de l'artère circonflexe chez les 15% restants.
Avec ces quelques données, il est facile de déterminer quelle est l'artère à l'origine d'un infarctus antérieur, septal ou latéral.
La principale question qui demeure est de savoir si l'artère à l'origine d'un infarctus inférieur est la coronaire droite ou la circonflexe.
Comment déterminer l'artère responsable d'un infarctus inférieur
Lors d'un infarctus inférieur, on observe un sus-décalage du segment ST sur les dérivations inférieures (D2, D3 et aVF). Il s'accompagne également d'altérations réciproques sur d'autres dérivations, surtout les dérivations antérieures V2 et V3 1.
Comme nous l'avons dit, la paroi inférieure du cœur est irriguée par l'artère interventriculaire postérieure, laquelle peut naître de l'artère coronaire droite (85% des cas) ou de l'artère circonflexe (15%).
Comment savoir laquelle des deux artères est responsable de l'infarctus inférieur ?
Certaines données électrocardiographiques nous permettent d'établir avec une relative certitude quelle est l'artère obstruée.
Evaluer la dérivation D1
Rappelons que l'artère circonflexe irrigue également la paroi latérale en passant par les artères marginales gauches.
C'est pourquoi, outre le sus-décalage du segment ST sur les dérivations inférieures, s'il y a sus-décalage du segment ST sur l'une des dérivations latérales, il est plus probable que l'artère obstruée soit l'artère circonflexe. Cette probabilité augmente s'il y a sus-décalage du segment ST sur la dérivation D1 1.
A l'inverse, si on constate un sous-décalage réciproque du segment ST sur la dérivation D1, il est très probable que l'occlusion se situe au niveau de l'artère coronaire droite.
Si sur la dérivation D1 le segment ST est normal, il convient de passer à l'étape suivante.
Comparer le segment ST sur les dérivations D2 et D3
L'étape suivante consiste à comparer la hauteur du sus-décalage du segment ST sur les dérivations D2 et D3.
Si sur la dérivation D3 le segment ST est plus élevé qu'en D2, il est plus probable que l'occlusion se situe au niveau de l'artère coronaire droite.
Si le sus-décalage du segment ST sur D2 est supérieur à D3, il est plus probable que l'occlusion se situe au niveau de l'artère circonflexe 2.
Sus-décalage du segment ST sur les dérivations inférieures :
Evaluer la dérivation D1 :
- Sus-décalage du segment ST sur D1 : artère circonflexe.
- Sous-décalage du segment ST sur D2 : artère coronaire droite.
Comparer le segment ST de D2 et D3 :
- S'il est plus élevé sur D2 : artère circonflexe.
- S'il est plus élevé sur D3 : artère coronaire droite.
Comment localiser le niveau de l'occlusion dans l'artère interventriculaire antérieure
A partir de l'électrocardiogramme, on peut également établir à quel niveau de l'artère interventriculaire antérieure (IVA) l'occlusion s'est produite.
Les branches septales et diagonales naissent de l'artère interventriculaire antérieure. L'ordre de ces branches est différent chez chaque patient. Une diagonale peut naître en premier, puis une septale, ou viceversa.
En fonction du niveau où se produit l'occlusion dans l'artère interventriculaire antérieure et si elle est située avant ou après les branches diagonales ou septales, on produira plusieurs morphologies électrocardiographiques différentes.
Occlusion de l'artère interventriculaire antérieure distale des branches diagonales et septales
L'occlusion de l'artère interventriculaire antérieure médio-distale (distale de la sortie des branches diagonales et septales) affecte l'apex et les segments distaux du ventricule gauche.
Cette affectation produit un sus-décalage du segment ST sur les dérivations antérieures (V2, V3 et V4) et, dans quelques cas également, sur V5 et V6 par affectation de la paroi latérale distale.
Aucun sus-décalage du segment ST n'est observé sur aVR ni sur V1 1.
Occlusion de l'artère interventriculaire antérieure en amont de la première diagonale et distale de la première septale
Si l'occlusion a lieu avant la sortie de la première branche diagonale mais est distale de la sortie de la première branche septale, l'ischémie se produit sur les parois antérieure et latérales du ventricule gauche.
Sur l'ECG, on observe un sus-décalage du segment ST sur les dérivations antéro-latérales (de V2 à V6, D1 et aVL).
D'autre part, il s'accompagne généralement d'un sous-décalage réciproque sur les dérivations inférieures, en particulier sur D3 1.
Occlusion de l'artère interventriculaire antérieure en amont de la première septale et distale de la première diagonale
Si l'occlusion a lieu avant la sortie de la première branche septale et est distale de la sortie de la première branche diagonale, l'effet s'en ressentira principalement sur les parois antérieure et septale du ventricule gauche, ce qui génère sur l'ECG un sus-décalage du segment ST sur les dérivations antéro-septales (V1-V4). Un sus-décalage du segment ST sur la dérivation aVR peut également être constaté.
La paroi latérale n'est généralement pas touchée, ce qui explique que sur V5, V6 et aVL on note un sous-décalage réciproque du segment ST 1.
Occlusion proximale de l'artère interventriculaire antérieure
Une occlusion proximale de l'artère interventriculaire antérieure (avant la sortie de la première branche diagonale et de la première branche septale) provoquera une ischémie dans une zone relativement étendue, affectant toute la paroi antérieure, le septum et la paroi latérale.
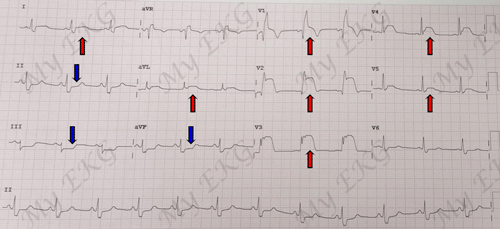
Occlusion proximale de l'artère interventriculaire antérieure:
ECG montrant un sus-décalage du segment ST sur les dérivations V1-V5, D1 et aVL, un sous-décalage réciproque sur les dérivations inférieures et, également, un bloc de branche droit.
On l'observe sur l'électrocardiogramme comme un sus-décalage du segment ST sur toutes les dérivations précordiales (septales, antérieures et latérales) de V1 à V6 et jusque sur aVL.
L'occlusion proximale de l'IVA s'accompagne habituellement d'un sous-décalage réciproque du segment ST sur les dérivations inférieures 1.
C'est le signe d'un mauvais pronostic. Cela suppose une large zone touchée par l'ischémie, un dysfonctionnement sévère du ventricule gauche et un risque élevé de complications, voire de mort.
Autres combinaisons :
Sus-décalage du segment ST sur les dérivations inférieures et antérieures. Il est peu fréquent que deux artères se trouvent obstruées en même temps. Il y a donc forcément une explication logique à une affectation simultanée de la paroi antérieure, irriguée par l'artère interventriculaire antérieure et la paroi inférieure, irriguée par l'artère interventriculaire postérieure.
Et il y en a une.
La cause la plus fréquente de cette altération est une artère interventriculaire antérieure plus longue qu'à l'accoutumée (ou IVA récurrent), qui dépasse l'apex et se prolonge jusque dans le tiers distal de la paroi inférieure.
Pour cette raison, l'occlusion d'une artère interventriculaire antérieure récurrente provoque à la fois une ischémie de la paroi antérieure et de la paroi inférieure, donnant à observer un sus-décalage du segment ST sur les deux ensembles de dérivations.