Tachycardies supraventriculaires
Les tachycardies supraventriculaires, dans lesquelles au moins une structure située au-dessus du faisceau de His est nécessaire au maintien de celles-ci, forment un groupe de troubles du rythme cardiaque.
Elles englobent toute une série d'altérations différentes, les plus fréquentes étant : la tachycardie par réentrée intra-nodale et la tachycardie par faisceau accessoire. Nous incluons également dans cet article la tachycardie auriculaire et la tachycardie sinusale inappropriée, deux arythmies plus rares.
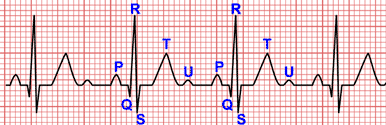
Sur l'ECG, les tachycardies supraventriculaires se caractérisent en ce qu'elles présentent des fréquences cardiaques rapides, généralement rythmiques ; leur principal trait distinctif est la présence de complexes QRS fins.
Bien qu'elles soient moins fréquentes, il existe des tachycardies supraventriculaires à complexes QRS larges, telles que la tachycardie jonctionnelle réciproque par réentrée antidromique, lorsqu'il existe, au préalable, un bloc de branche ou lorsque se produit une conduction aberrante.
Conceptuellement, la fibrillation auriculaire et le flutter atrial sont des tachycardies supraventriculaires, mais nous préférons les étudier individuellement dans d'autres articles.
Tachycardies par réentrée intra-nodale
Article relié : Tachycardie par réentrée intra-nodale.
La tachycardie par réentrée intra-nodale est la plus commune des tachycardies supraventriculaires paroxystiques apparaissant sur des cœurs sains, pouvant représenter 60% de ces dernières. Généralement, on l'observe surtout chez les femmes quadragénaires
Elle trouve son origine dans la présence d'une double voie de conduction au sein du nœud AV, l'une rapide et l'autre lente, qui, devant l'apparition d'un extra stimulus auriculaire, génère un mécanisme de réentrée qui perpétue la tachycardie.
Tachycardie par réentrée intra-nodale:
Tachycardie rythmique à complexes QRS fins.
D'un point de vue électrophysiologique, on distingue deux formes de tachycardie par réentrée intra-nodale : la lente-rapide (typique) et la rapide-lente (atypique).
Sur l'électrocardiogramme, la tachycardie par réentrée intra-nodale se caractérise par :
- Une tachycardie rythmique à complexes QRS fins dont la fréquence oscille entre 120 et 250 bpm.
- La forme typique : absence d'ondes P ou images de fausses ondes r' sur V1, ou de fausses ondes S sur les dérivations inférieures (ondes P insérées dans le complexe QRS).
- La forme atypique : ondes P négatives succédant immédiatement au complexe QRS (avant l'onde T) sur les dérivations inférieures.
Etant une tachycardie supraventriculaire de laquelle participe le nœud AV, il est normal de procéder à des interruptions de la tachycardie par réentrée intra-nodale au moyen de manœuvres vagales ou d'une administration d'adénosine par intraveineuse.
L'administration d'adénosine par intraveineuse doit être réalisée par un personnel médical expérimenté. Le patient doit être sous surveillance électrocardiographique.
Le traitement définitif de la tachycardie jonctionnelle réciproque par réentrée intra-nodale consiste en l'ablation, par cathéter, de la voie lente.
Plus d’informations : Tachycardie par réentrée intra-nodale.
Tachycardie par faisceau accessoire (ou tachycardie jonctionnelle réciproque par réentrée AV)
Jusqu'à un tiers des patients diagnostiqués comme souffrant de pré-excitation et l'affichant sur l'électrocardiogramme peut présenter des tachycardies supraventriculaires associées à la voie accessoire 1.
Lors desdites tachycardies, il se produit par un mécanisme de macroréentrée de laquelle participent les oreillettes, le système de conduction, les ventricules et la voie accessoire. Le stimulus électrique est conduit de manière continue par toutes ces structures, ayant pour effet de perpétuer la tachycardie.
En fonction du lieu depuis lequel le stimulus monte ou descend, on donnera deux morphologies électrocardiographiques très différents :
Tachycardie jonctionnelle réciproque orthodromique :
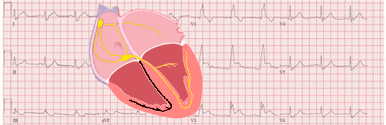
Le stimulus descend vers les ventricules en passant par le système de conduction (nœud AV et faisceau de His) et remonte vers les ventricules en empruntant la voie accessoire. Puisque les ventricules sont stimulés par le système de conduction, le complexe QRS est fin.
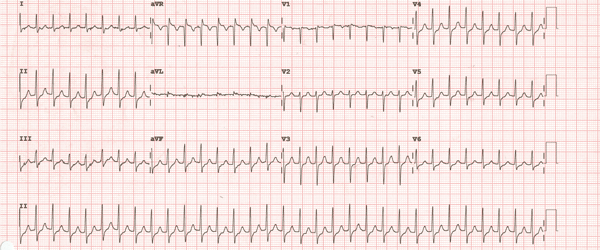
Tachycardie orthodromique à 250 bpm
Tachycardie à complexe QRS fin. En rouge, les ondes P après le complexe QRS.
Caractéristiques électrocardiographiques de la tachycardie orthodromique :
- Tachycardie à complexe QRS fin dont la fréquence cardiaque oscille entre 200 et 300 bpm.
- Après le complexe QRS, on peut observer des ondes P non sinusales.
Tachycardie jonctionnelle réciproque antidromique :
Le stimulus descend vers les ventricules en empruntant la voie accessoire et remonte depuis ceux-ci vers les oreillettes en passant par le système de conduction. Puisque la dépolarisation ventriculaire est complètement réalisée par le biais de la voie accessoire, le complexe QRS est large.
La tachycardie jonctionnelle réciproque antidromique est une tachycardie supraventriculaire à complexe QRS large.
Caractéristiques électrocardiographiques de la tachycardie antidromique :
- Tachycardie à complexe QRS large dont la fréquence cardiaque oscille entre 200 et 300 bpm.
- Sans aucun électrocardiogramme préalable attestant d'une quelconque pré-excitation, il est difficile de la différencier d'une tachycardie ventriculaire.
Tachycardie auriculaire
La tachycardie auriculaire est une tachycardie supraventriculaire peu commune. Comme son nom le suggère, elle trouve son origine dans le muscle auriculaire et n'a pas besoin du nœud atrio-ventriculaire ni des ventricules pour se maintenir.
Lors d'une tachycardie auriculaire, la fréquence cardiaque dépendra de la capacité de conduction du nœud atrio-ventriculaire, de sorte qu'il peut exister une conduction atrio-ventriculaire 1:1, 2:1, 3:1, etc.
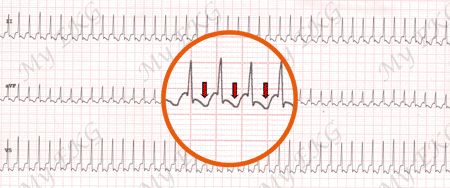
Tachycardie auriculaire :
Tachycardie à 125 bpm associée à des ondes P ectopiques (négatives sur D2).
Sur l'électrocardiogramme, la tachycardie auriculaire se caractérise comme ceci :
- Des ondes P bien définies dont les fréquences oscillent entre 100 et 240 bpm.
- L'onde P adopte une morphologie et un axe électrique différents de l'onde P sinusale.
- Les ondes P sont généralement plus proches du complexe QRS suivant que du précédent (intervalle PR inférieur à l'intervalle RP).
- Un complexe QRS fin sauf s'il existe, au préalable, un cas de bloc de branche ou d'aberrance.
Lors de ce type de tachycardie supraventriculaire, face à un doute de diagnostic et surtout à fréquences cardiaques par voie rapides, où il est difficile de distinguer les ondes P, les manœuvres vagales ou l'administration d'adénosine par intraveineuse peuvent produire un bloc AV transitoire, permettant de voir les ondes P cachées de la tachycardie auriculaire.
A la différence des tachycardies supraventriculaires desquelles participe le nœud AV, lors des tachycardies auriculaires, il n'est pas normal que l'adénosine interrompe l'arythmie.
Extrasystoles auriculaires
Les extrasystoles auriculaires sont des impulsions électriques précoces générées dans une autre région des oreillettes, différente du nœud sinusal.
D'un point de vue électrocardiographique, elles se caractérisent par l'apparition d'ondes P isolées dont la morphologie et l'axe électrique diffèrent de ceux du rythme sinusal.
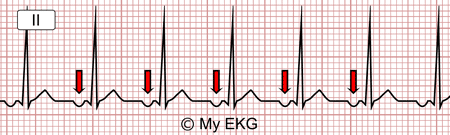
Extrasystoles auriculaires
Lors d'extrasystoles auriculaires, l'intervalle PR peut être normal ou prolongé.
La conduction atrio-ventriculaire peut être normale ou être bloquée si l'extrasystole auriculaire se produit durant la période réfractaire du nœud AV.
Sur certains électrocardiogrammes, il est difficile d'identifier l'onde liée à l'extrasystole auriculaire car elle peut être comprise dans l'onde T ou dans le complexe QRS qui la précède.
Les extrasystoles auriculaires ne requièrent pas de traitement à l'exception des extrasystoles secondaires à une autre pathologie ou très symptomatiques.
Tachycardie sinusale inappropriée
Article relié : Tachycardie sinusale inappropriée.
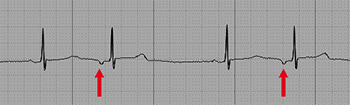
La tachycardie sinusale inappropriée est une tachycardie supraventriculaire rare causée par une accélération de la fréquence cardiaque au niveau du nœud sinusal, au repos ou lors de légers efforts.
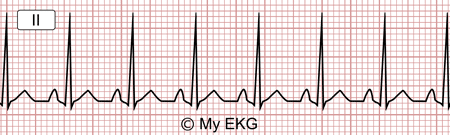
Tachycardie sinusale à 136 bpm
Les caractéristiques électrocardiographiques de la tachycardie sinusale inappropriée sont celles de la tachycardie sinusale.
Elle apparaît plus communément chez les jeunes femmes et est généralement très symptomatique. On la diagnostique après avoir écarté au préalable les autres cas de tachycardies supraventriculaires ainsi que les autres causes de tachycardie sinusale.
Plus d’informations : Tachycardie sinusale inappropriée.
Résumé des tachycardies supraventriculaires
Les tachycardies supraventriculaires forment un groupe d'altérations du rythme cardiaque qui provoquent des tableaux de tachycardies rythmiques à complexe QRS fin dans la plupart des cas.
D'un point de vue conceptuel, il est nécessaire qu'au moins une structure au-dessus du faisceau de His participe de son maintien.
Elles sont en général bénignes bien qu'elles s'avèrent, la plupart du temps, très symptomatiques et récurrentes.
En général, le traitement médical à base d'antiarythmiques est très efficace. Cependant, l'ablation par cathéter étant un traitement définitif et présentant de bons résultats, on opte finalement pour ce traitement -en général-.
Nous espérons vous avoir aidé à élargir vos connaissances des tachycardies supraventriculaires. A bientôt !.
Références
- 1. Almendral J, Castellanos E, Ortiz M. Paroxysmal Supraventricular Tachycardias and Preexcitation Syndromes. Rev Esp Cardiol. 2012;65(5):456-69. doi: 10.1016/j.rec.2011.11.020
- 2. Surawicz B, Knilans TK. Chou’s electrocardiography in clinical practice, 6th ed. Philadelphia: Elservier; 2008.
- 3. Katritsis DG, Camm AJ. Katritsis DG, Camm AJ. Atrioventricular Nodal Reentrant Tachycardia. Circulation. 2010;122:831-840. doi: 10.1161/CIRCULATIONAHA.110.936591
Si ça vous a plu... Partagez-le !